
子宮頸がんをはじめ、HPV(ヒトパピローマウイルス)が引き起こす「がん」。HPVワクチンの接種と検診は、それらを予防する手段です。
2022年4月からの、厚生労働省による接種勧奨の再スタートも決定しました。HPVワクチンへの注目度が高まっているなか、「丸の内の森レディースクリニック」の院長・宋美玄(そん・みひょん)先生も「2019年くらいから接種の問い合わせが少しずつ増えてきた」と話します。
ジョイセフのスタッフが2021年4月に公開した、自身の子どもとともに実施したHPVワクチン接種のツアーの様子の記事も多くの反響をいただいています。
しかし現在の日本の接種率は1%未満。89%のオーストラリア、85%の英国、72%の韓国などと比べると、まったく普及が進んでいません(※1)。そもそもHPVワクチンとは何か、なぜこのような状況になったのか、接種の際に気をつけたいことにはどんなことがあるのか、宋先生とともに解説します。
目次
HPVワクチンが防ぐのは、さまざまながん
「HPVワクチン」とは、HPVが引き起こす病気を防ぐワクチンのこと。HPVが引き起こす病気の代表として知られているのは、「子宮頸がん」です。
日本では、毎年約1万人が子宮頸がんに罹患しています。亡くなる人は毎年増加傾向にあり、2019年は2921人でした(※2)。
年を追って若年層の罹患率が高くなっていて、子宮頸がんの95%以上はHPVへの感染が原因とされています(※3)。考えられる主な感染経路は性交渉。皮膚や粘膜についた小さな傷に、ウイルスが入り込むとされています。
実は、性交渉を経験した女性の5割から8割は、HPVに感染していると言われています。そのうちの9割の人は自然消滅します。しかし、HPVが消滅せずに居座ってしまうと、細胞が異常な形に変化した「子宮頸部異形成」、さらに異常が進んだ「軽度前がん病変」「高度前がん病変」になってしまいます。これらを経て、子宮頸がんへと移行していきます。
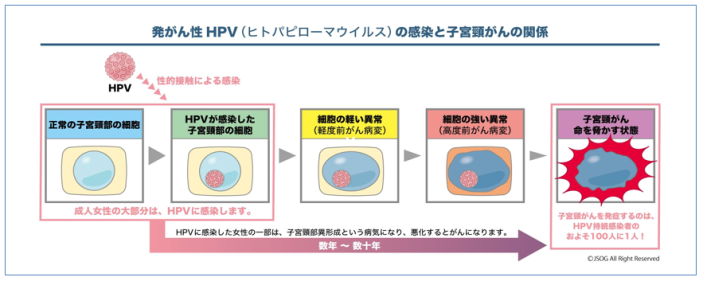
日本産科婦人科学会HP『子宮頸がんとHPVワクチンに関する正しい理解のために』から転載
しかし、警戒するべきは子宮頸がんだけではありません。DNAウイルスのHPVは細胞内に入り込んで増殖し、中咽頭がん、肛門がん、陰茎がんなど、さまざまながんを引き起こします。
性交経験があれば誰でも罹患する可能性があるため、HPVワクチンの接種は女性だけでなく男性も対象となります。宋先生の「丸の内の森レディースクリニック」でも、男性の接種を受け入れています。
「時間が経てばセクシュアルデビューする方も増えるので、接種を決めているなら早いほうがいいと思います」(宋先生)
HPVワクチンの種類と接種対象とは
日本で現在接種できるワクチンは、2価、4価、9価の3種類です。
それぞれの違いは、対応するウイルスの数と価格。小学校6年生〜高校1年生の女子は定期接種の対象者となっていて、公費での助成により、2価と4価を無料で受けることができます。気をつけたいのは、もっとも多くの種類に対応する9価は助成の対象外ということです。接種を希望する場合は、自費となります。
| 対応するHPVの種類 | 接種時期 | 費用 | その他 | |
|---|---|---|---|---|
| 2価(サーバリックス) | 子宮頸がんを引き起こすHPV-16型と18型 | 初回・1カ月後・6カ月後 | 小学校6年生〜高校1年生の女子は、無料 | ※事実上、受け付けている医院はなし |
| 4価(ガーダシル) | 上記に加え、尖形コンジローマ(*)の原因となる6型と11型 | 初回・2カ月後・6カ月後 | 小学校6年生〜高校1年生の女子は、無料 | 子宮頸がんの原因を60~70%予防 |
| 9価(シルガード9) | 2価と4価が対応するHPVに加え、31、33、45、52、58型 | 初回・2カ月後・6カ月後 | 助成対象外。かかる費用は、例えば宋先生のクリニックでは、3回分で11万円。 | 子宮頸がんの原因を90%予防 |
(*)尖形コンジローマ:性器周辺にイボのような突起ができる病気
宋先生の所属する日本産科婦人科学会では、10歳〜14歳の女性の接種を最も推奨しています。ただ、妊婦を除き、基本的には誰でも受けることができます
日本でHPVワクチン接種と検診が進まない理由
HPVワクチンの効果は、国際的に証明されています。例えば、接種率約90%のスコットランドでは、20歳〜21歳女性のHPV16型と18型への感染率が28.8%(2009年)から、10.1%(2013年)へと減少しています(※4)。オーストラリア、英国、米国、北欧などでもHPVへの感染率が下がったと報告されています。
HPVワクチン接種率もオーストラリアでは89%、英国は85%、韓国で72%と、軒並み50%以上です(※1)。一方、日本の接種率は1%未満。比べるまでもなくとても低い状況です。どうしてでしょうか?
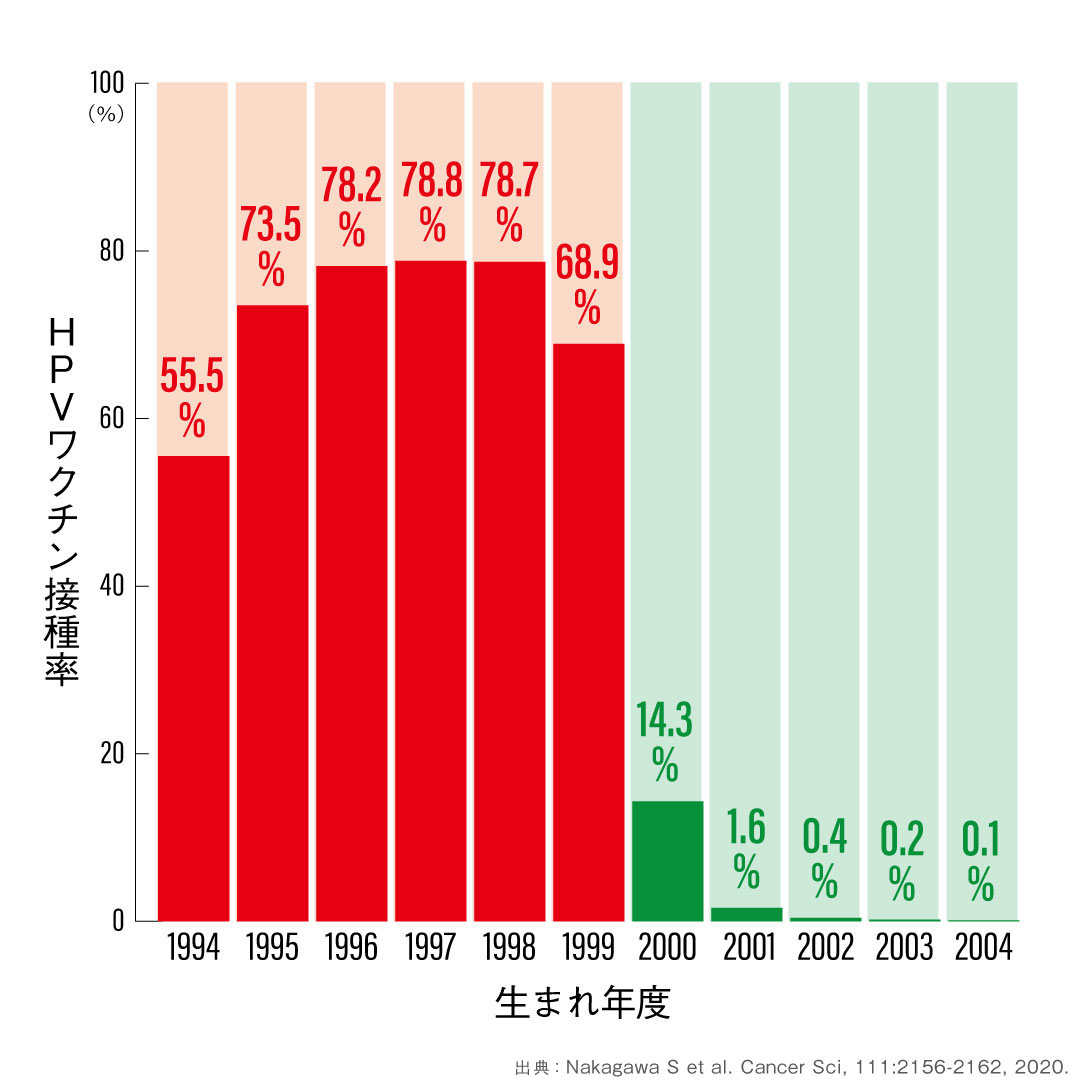
実は、2009年に日本でもHPVワクチンが承認され、翌年には公費による助成もスタートしていました。勧奨と助成の効果もあって、1994年〜1999年に生まれた女性の接種率は半数を超えています。ところが2013年6月、厚生労働省が接種対象者への勧奨の差し控えを決定したのです。
その背景にあるのは、接種者による訴訟でした。だるさや体の痛みなどを訴えたものの、診断した医師の対応に不備があったり、万全のサポート体制を国が整えられなかったりしたことから、国と製薬会社に対する訴訟に発展したのです。(※5)(※6)当時はHPVワクチンと症状の因果関係が明確にされないままに、大きく報道にも取り上げられることとなりました。
HPVワクチンと症状の因果関係は、2015年に「名古屋スタディ」でアンケート調査されています。名古屋市在住の小学校6年生〜高校3年生までの女子約7万人を対象に実施され、戻ってきた約3万人の回答からは、ワクチン接種した人と接種していない人の間に差は見られなかったという結果が出ています(※7)。
しかし当時はできたばかりのHPVワクチン。副反応なのか有害事象なのか判断がつかないことも多く、評価が難しかったこともあるでしょう、と宋先生は話します。

2022年4月から接種勧奨の再スタートが決まったとはいえ、中止されていた8年間に接種対象年齢を過ぎてしまった世代もいます。その世代にいま、子宮頸部異形成と診断される人が増えているそうです。
「診断された方のなかには、『やめときなさいと親に言われたので』という人もいます。傍から見たら、がんになったわけではないし、子宮摘出の必要もありません。でも、これまで普通に生きてきたのに、ある日突然『がんになるかもしれない』と言われたらやはり辛いですよね。お腹に子どもがいながら検査を受ける不安を感じる方もいますし……。子宮がんが発見されて子どもを諦めなければならない妊婦さんもいます」
“なるべくセクシュアルデビューの前”という期限があるからこそ、HPVワクチンの接種は前向きに検討してもらいたいと思います。
知っておきたい「接種後の症状」
接種を受けられるのは、産婦人科や小児科、内科など。定期接種のHPV4価ワクチンを希望する場合は、住んでいる市町村の自治体(保健センター)に問い合わせてください。または近くの病院やクリニックなどに、ワクチン接種の有無を尋ねるとよいでしょう。
ただ、新型コロナウイルス感染症(COIVD-19)のワクチンでも話題になったように、HPVワクチンにも、接種後に現れる症状があります。どのようなものなのか、接種前に確認しておくことをお勧めします。
接種後には、接種部位の痛み、はれ、赤みなどの症状があるとされています。疲労感、かゆみ、腹痛、関節痛、めまいなどが起こることもあり、アナフィラキシー、ギラン・バレー症候群なども、まれに報告されています(※8)。
これまでに医師や企業が「重篤である」とした副反応疑いの報告は、接種後の短期間に回復したケースも含んで、10万人あたり52.5人です(※8)。そんなに多い数ではありませんが、もし気になる症状が出てきたら、厚生労働省が「予防接種後に生じた症状の診療に係る協力医療機関及び厚生労働科学研究事業研究班の所属医療機関」のリストを公開しています。
「まずは接種を受けた医師か、かかりつけの医師に相談を。そのうえで必要であれば、協力医療機関に連絡してください。症状には、一時的に収まるものも持続するものもあります。いま出ている症状がどういったものなのかを医師に評価してもらい、治療法を相談するのが一番よいです」

今後の日本の課題について、宋先生は「HPVワクチンの接種率向上、認知の拡大、接種後に症状を訴えた人の受け皿。そして、報道リテラシーの向上ですね」と話します。
海外では、効果があることが実証されているHPVワクチン。ですが、自分の体に起こることをよく理解して納得のできる選択をするためには、正しい情報を手に入れ、それを鵜呑みにせず、よく考えて結論を出す必要があります。
接種についてお子さんや家族と話すときは、有効性とリスクについての知識を得て、さまざまな情報と照らし合わせながら決めると思います。その際に、どれを参照したらよいのか困ることもあるかもしれません。そんなときは、以下のサイトを参考にしてみてください。
最新情報やそれに付随する事柄が比較的多いワクチンなだけに、日々情報をアップデートしていく必要があると思います。一緒に学び続けていきましょう。
検討の際には、こちらも参考にしてください
- みんパピ!(みんなで知ろうHPVプロジェクト)
- 子宮頸がんと HPV ワクチンに関する最新の知識と正しい理解のために(公益社団法人 日本産科婦人科学会)
- 子宮頸がん予防についての正しい理解のために Part 1 子宮頸がんと HPV ワクチンに関する最新の知識(公益社団法人 日本産科婦人科学会)
- ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~(厚生労働省)
- ワクチンの「意義・効果」と「接種後に起こりえる症状」について確認し、検討してください。(厚生労働省)
- ヒトパピローマウイルス感染症の予防接種後に生じた症状の診療に係る協力医療機関及び厚生労働科学研究事業研究班の所属医療機関(令和3年12月1日現在/厚生労働省)
- Author

JOICFP
ジョイセフは、すべての人びとが、セクシュアル・リプロダクティブ・ヘルス/ライツ(性と生殖に関する健康と権利:SRH/R)をはじめ、自らの健康を享受し、尊厳と平等のもとに自己実現できる世界をめざします



 「性と恋愛」意識調査2025。9000人の意識調査で見えたこと(ジョイセフまとめ)
「性と恋愛」意識調査2025。9000人の意識調査で見えたこと(ジョイセフまとめ) 【健康であることは、幸せになるための第一歩】Let’s think HPV! 「みんなで考えたい子宮頸がんのこと」インスタグラムライブレポート
【健康であることは、幸せになるための第一歩】Let’s think HPV! 「みんなで考えたい子宮頸がんのこと」インスタグラムライブレポート 【子宮頸がんは予防できます!】Let’s think HPV! 「あらためて知りたいHPVのこと」インスタグラムライブレポート
【子宮頸がんは予防できます!】Let’s think HPV! 「あらためて知りたいHPVのこと」インスタグラムライブレポート